La pompe à insuline
En France, plus de 90 000 personnes portent une pompe à insuline. Un nombre qui augmente chaque année ! Et pour cause, depuis l’apparition des tous premiers modèles de pompes dans les années 1970, ce dispositif médical n’a cessé d’évoluer et de faciliter le traitement du diabète.
Mais concrètement, qu’est-ce qu’une pompe à insuline ? À quoi sert-elle et comment fonctionne-t-elle ? Quels sont ses avantages et ses inconvénients ? Et qui peut en bénéficier ? Dinno santé répond à toutes ces questions.

Qu’est ce qu’une pompe à insuline et à quoi sert-elle ?
La pompe à insuline est un appareil électronique qui permet de gérer son diabète sans devoir s’injecter de l’insuline par des piqûres plusieurs fois par jour.
En effet, la pompe administre de façon continue de l’insuline en étant reliée au corps 24h/24 par un dispositif d’injection sous-cutanée. La pose de ce dispositif se renouvelle en moyenne tous les deux à trois jours.
Il existe deux principaux types de pompe à insuline :
Celles qui se présentent sous la forme d’un petit boîtier de la taille d’un téléphone portable. Ce boîtier comporte un réservoir rempli d’insuline qui est relié à la peau par une tubulure (un tuyaux fin), elle-même reliée à une canule placée sous la peau. Le boîtier de la pompe s’accroche en général à la ceinture, mais peut aussi être porté de bien d’autres manières, grâce aux accessoires pour pompe à insuline, en fonction des vêtements, des activités et du besoin de discrétion, : sur le bras, à l’abdomen, dans une poche, dans le soutien-gorge…
Celles qui se présentent sous forme de patch qui se colle à la peau (du bras, de l’abdomen, d’une cuisse…) et contient à la fois le réservoir d’insuline et le dispositif d’injection. Ce type de pompe est généralement contrôlé via une télécommande.
On peut enlever facilement la pompe à insuline le temps de la douche ou de la piscine, ou pour faire du sport.
La pompe à insuline est programmée :
pour délivrer automatiquement une petite quantité d’insuline tout au long de la journée : c’est le débit « basal ». Cette quantité d’insuline sert à maintenir les glycémies entre les repas et durant la nuit le plus dans les objectifs. La quantité d’insuline à délivrer est établie avec le médecin selon les besoins du patient. Il est possible de programmer les débits à l’avance selon la période de la journée (jour, nuit…), mais aussi de les adapter (semaine, weekend…) et en cas d’imprévu.
pour délivrer des doses supplémentaires d’insuline au moment des repas ou en cas d’hyperglycémie : c’est le « bolus ». Ce bolus est calculé en fonction des glucides prévus dans le repas et de l’activité physique. Il permet d’éviter l'hyperglycémie post-prandiale (après le repas) ou de ramener la glycémie dans les objectifs définis avec le médecin.
La pompe à insuline et le matériel nécessaire à son utilisation (réservoir, tubulure, canules…) sont mis à la disposition du patient qui vit avec un diabète, par le prestataire de santé, sur prescription médicale.
Comment fonctionne une pompe à insuline ?
Il existe de nombreux modèles de pompes à insuline. Ils ont chacun leur intérêt : un réservoir plus grand, une forme plus discrète, la présence d’une tubulure ou non… Mais le fonctionnement d’une pompe à insuline reste toujours le même :
Le moteur fait la pompe : une pompe, par définition, c’est un mécanisme qui permet de déplacer un fluide. En l’occurrence, il s’agit d’un petit moteur qui fait avancer l’insuline depuis le réservoir jusqu’à l’organisme, au rythme que lui dicte le programmateur. Il est alimenté en électricité par une batterie que l’on recharge régulièrement ou des piles. Les moteurs doivent être garantis quatre ans dans les pompes à insuline traditionnelles, mais ils sont parfois jetables dans le cas de certaines pompes patch.
Le réservoir : l’insuline est contenue au sein de la pompe à insuline dans un réservoir. Il existe différentes sortes de réservoirs : certains sont à remplir à la seringue, d’autres sont des cartouches préremplies que l’on remplace quand elles sont vides.
Le programmateur : il peut se trouver dans la pompe à insuline elle-même ou déporté dans une télécommande à garder sur soi et qui communique sans fil avec la pompe. Il permet de programmer l’action de la pompe pour 24 heures au moins. L’insuline « basale » est injectée en continu, selon le schéma adapté au patient. Dans la plupart des pompes, un profil d’insuline basale temporaire, utilisable par exemple pendant une séance de sport, peut aussi être programmé. Les bolus sont généralement faits sur le moment, mais la pompe à insuline peut recommander la dose à injecter au moment des repas, à l’aide d’un calculateur intégré, lorsque le porteur indique la quantité de glucides ingérés ainsi que sa glycémie.
Une tubulure… ou pas : une fois que l’insuline a quitté le réservoir, elle pénètre dans une tubulure fine, souple et résistante reliée à la canule placée sous la peau. Sa longueur varie selon le modèle de pompe ; la plupart des pompes récentes ont une tubulure qui mesure de 30 cm à 110 cm. Dans la pompe « patch » jetable, il n’y a pas de tubulure du tout, mais une canule directement reliée au réservoir.
Les principaux avantages de la pompe à insuline
Les pompes à insuline possèdent des atouts qui facilitent le quotidien mais qu’en est-il réellement ? Quels sont les avantages d’une pompe à insuline pour la santé ou le confort de vie d’un(e) patient(e) qui vit avec un diabète ?
Voici les raisons les plus fréquentes pour lesquelles la pompe à insuline est choisie :
Une diminution du nombre d’injections : la pompe nécessite une piqûre tous les deux à trois jours pour changer le dispositif d’injection, à comparer à plusieurs fois par jour en cas d’injections par stylo ou seringue.
Une meilleure prévention des hypoglycémies : les pompes à insuline limitent le risque de survenue d’hypoglycémie sévère à l’origine parfois de pertes de connaissance et d’hospitalisations (coma hypoglycémique).
Une glycémie plus stable : par rapport aux injections, les pompes offrent de meilleurs résultats sur le contrôle de la glycémie, puisqu’elles permettent de diminuer la variabilité glycémique, c’est-à-dire d’augmenter le temps passé dans la cible glycémique. C’est vrai pour les patient(e)s qui vivent avec un diabète de type 1, mais également, selon des études, pour les patient(e)s dont le diabète de type 2 est traité par insulinothérapie. On constate d’ailleurs une diminution de l’hémoglobine glyquée (HbA1c) chez les patient(e)s qui portent une pompe à insuline.
Une plus grande souplesse dans la gestion de son diabète au quotidien : la pompe à insuline permet la modification temporaire et la programmation à l’avance de la dose d’insuline en fonction de l’activité prévue (professionnelle, physique, restaurant, grasse matinée…). Quand les patients sont sous multi-injections, une fois qu’ils se sont injectés l’insuline basale pour la journée, ils ne peuvent plus la changer donc tout effort imprévu devra être compensé en mangeant du sucre pour combattre l’hypoglycémie.
Une qualité de vie améliorée : avec une pompe, une petite quantité d’insuline est diffusée tout au long de la journée, et des doses supplémentaires peuvent être administrées d’une simple pression sur un bouton quand cela s’avère nécessaire, avant les repas par exemple. Plus besoin, donc, de se piquer à intervalles réguliers ! Cela peut par exemple s’avérer intéressant pour les personnes qui ont des horaires décalés ou variables et ont du mal à gérer les injections au quotidien.
Une réduction des besoins en insuline : chez les patient(e)s ayant un diabète de type 2 qui ont développé une résistance à l’insuline et qui ont besoin de s’administrer des quantités importantes de cette hormone, la pompe à insuline permet le plus souvent de réduire les doses.
Une réduction du risque de lipodystrophies : ces petites boules de graisse peuvent apparaître sous la peau lorsque l’insuline est injectée en grande quantité avec un stylo. La pompe délivre de l’insuline de manière progressive et continue, ce qui facilite sa résorption et limite l’apparition de lipodystrophies.
Autre avantage des pompes à insuline : le traitement est plus précis. En effet, il est aussi possible d’injecter des doses d’insuline beaucoup plus petites – jusqu’à 0,05 unité, donc un vingtième d’unité, alors qu’avec les stylos injecteurs on ne peut descendre que jusqu’à des demi-unités. Pour les personnes qui ont de tout petits besoins en insuline, comme les nourrissons, parvenir à un diabète équilibré est presque impossible sans une pompe à insuline.
Tous ces avantages se traduisent dans les chiffres : on sait que la pompe à insuline diminue le risque de complications et la mortalité chez les patient(e)s qui en sont équipées.
Les inconvénients de la pompe à insuline
Comme tout traitement médical, la pompe à insuline présente des avantages, mais comporte aussi quelques inconvénients. Les deux principaux sont les suivants :
- Elle nécessite une surveillance plus intense et étroite de la glycémie pour prévenir la survenue d’une hyperglycémie.
- En cas de panne, de tubulure bouchée ou d’oubli de la recharger, le corps n’a pas de réserve d’insuline comme la pompe à insuline ne contient que de l’insuline rapide, contrairement aux injections qui contiennent de l’insuline lente ou intermédiaire qui durent dans le temps (à action prolongée).
Les contre-indications à l’utilisation d’une pompe à insuline
S'iI y a peu de contre-indications à la pompe à insuline, son usage peut être déconseillé :
En cas d’allergie à la colle qui maintient le dispositif d’injection.
Aux patient(e)s exerçant un métier qui les exposent à des températures extrêmes.
Aux patient(e)s qui présentent des troubles cognitifs et qui auraient donc du mal à la gérer.
Aux patient(e) isolé(e)s ou qui ont des difficultés pour rejoindre une structure de soin.
Dans certains cas de rétinopathie, mais cette contre-indication est temporaire et concerne presque exclusivement des diabètes qui évoluent déjà depuis plusieurs années.
Toutefois, la principale contre-indication à l’utilisation d’une pompe à insuline est le fait que la patiente ou le patient la refuse. C’est une question de perception – certain(e)s ressentent la pompe à insuline comme une « preuve » du diabète qu’ils doivent porter 24h sur 24, alors que d’autres la voient comme une véritable libération de l’obligation de faire des piqûres.
En dehors de cela, tant qu’une personne peut apprendre à se servir de la pompe à insuline et est motivée, elle peut généralement en être équipée ! Et c’est le cas de personnes très diverses, atteintes de tous les types de diabètes.
Qui peut bénéficier d’une pompe à insuline ?
Quasiment tou(te)s les patient(e)s qui ont besoin d'insuline et ne souhaitent plus faire plusieurs injections par jour peuvent bénéficier d’une pompe à insuline. De plus, elles sont robustes et munies de fonctions de sécurité intégrées, il n'y a donc pas d'âge minimum pour les utiliser.
Chez les patient(e)s qui vivent avec un diabète de type 1, la pompe à insuline est particulièrement recommandée dans les cas suivants :
- Une HbA1c qui reste élevée malgré des injections multiples.
- Des épisodes d’hypoglycémies sévères et répétées entraînant des comas.
- Des variations glycémiques importantes.
- Le phénomène de l’aube : il s’agit d’une tendance de la glycémie à monter en seconde partie de nuit. Cette hausse ne peut pas être atténuée par une injection avant le coucher, sous peine d’hypoglycémie en début de nuit ! La pompe à insuline peut être programmée pour corriger ce problème.
- Chez les femmes enceintes qui doivent absolument équilibrer leur diabète : en effet, la pompe à insuline aide à compenser plus facilement les fluctuations souvent importantes des besoins en insuline pendant la grossesse.
- Chez les enfants : comme la pompe offre la possibilité d'administrer des doses d'insuline très faibles, elle est particulièrement bien adaptée aux petits.
L’usage d’une pompe à insuline peut aussi être indiqué aux patient(e)s vivant avec un diabète de type 2 qui :
- ont une insulinorésistance majeure,
- sont sous insulinothérapie de type basal-bolus avec 4 injections par jour,
- ont un grand besoin d’insuline au quotidien,
- ont une glycémie difficile à équilibrer.
La pompe à insuline : une solution pour moi ?
Le choix de la pompe à insuline est une affaire toute personnelle. Il est le plus souvent guidé par un désir de confort de vie. La plupart du temps, une personne porte une pompe à insuline parce qu’elle juge ce système plus pratique : voyages fréquents, travail décalé ou horaires de repas irréguliers… La pompe à insuline est aussi souvent choisie pour avoir un meilleur équilibre glycémique.
Quelles que soient vos raisons, le mieux est d’en discuter avec l’équipe médicale qui vous suit pour savoir si la pompe à insuline vous convient. En effet, la décision de porter une pompe doit être mûrement réfléchie avec votre médecin.
Si vous êtes motivés, et qu’il s’avère que vous pouvez effectivement en bénéficier, sachez qu’il faudra vous former à l’utilisation d’une pompe à insuline. En effet, la mise en place du traitement par pompe à insuline est réglementée par les autorités de santé.
Ainsi, une première visite sera organisée dans un centre initiateur. Lors de cette première consultation, avec l’aide de l'équipe médicale, on choisit son modèle de pompe à insuline et son prestataire de santé.
Le choix du prestataire de santé est d’autant plus important que celui-ci, à la demande du centre initiateur, vous formera et vous suivra tout au long de votre traitement par pompe à insuline. Aussi, en cas de souci technique, le prestataire interviendra et remplacera la pompe si nécessaire.
Par la suite, une hospitalisation de quelques jours sera organisée, en accord avec le centre initiateur, pour vous former à la gestion de l'insulinothérapie par pompe à insuline. Ce sera l’occasion de faire le point sur votre sensibilité à l’insuline et vous (ré)apprendre à compter vos glucides, conjointement avec l’infirmier(ère) du prestataire de santé qui vous formera à l’utilisation de la pompe et s’assurera que vous êtes à l’aise avec l’appareil.
Cette formation s’affinera à domicile durant les rendez-vous avec l'infirmier(ère) du prestataire de santé.
A noter que le parcours emprunté pour une mise sous pompe peut être différent selon les centres initiateurs.
Choisir sa pompe à insuline
Prestataire de santé spécialisé dans le suivi de patients traités par pompe à insuline, Dinno santé peut vous former, vous accompagner et vous fournir l’une des pompes à insuline suivantes dans le cadre de la prescription médicale :
- t:slim X2
- Omnipod® Dash
- OmniPod®
- MiniMed® 780G
- MiniMed® 640G
- YpsoPump®
- TouchCare® Nano
6 idées reçues sur la pompe à insuline
1. Les pompes à insuline sont réservées uniquement au traitement du diabète de type 1.
Les personnes qui vivent avec un diabète de type 2 peuvent également en bénéficier, si les multi-injections quotidiennes ne permettent pas d’équilibrer efficacement leur diabète.
2. La pompe à insuline va me faire grossir.
S’il arrive qu’une petite prise de poids se produise après le passage à la pompe à insuline, elle n’est pas liée à la pompe elle-même mais au fait que le diabète est enfin mieux équilibré. Par ailleurs, certain(e)s patient(e)s se permettent plus de grignotages qu’avant, car il est possible de programmer un bolus d’insuline pour compenser la prise alimentaire sans nécessité de réaliser des injections supplémentaires. Et ce, plusieurs fois sur la journée. Au final, ils/elles prennent donc du poids, tout comme le ferait toute personne lorsqu’elle fait certains excès…
3. La pompe n’est pas discrète, tout le monde va se rendre compte que j’ai un diabète.
Il existe de multiples façons de porter la pompe de manière discrète, sous les vêtements. Les hommes peuvent par exemple la porter dans la poche de leur pantalon en y faisant un petit trou pour laisser passer le fil du cathéter. Les femmes peuvent la porter au milieu du soutien-gorge, sur la bretelle sous l’aisselle ou encore accroché à une jarretière sur la cuisse lorsqu’elles portent une jupe. Il existe en outre de nombreux modèles sur le marché, qui deviennent de plus en plus petits et discrets et de nombreux accessoires sont proposés pour faciliter le port de la pompe.
4. La pompe est un boulet dont on ne peut jamais se débarrasser.
Certains modèles de pompe donnent la possibilité de la déconnecter pendant deux à trois heures. Par exemple, pour aller à la piscine (bien que les pompes soient étanches), pratiquer un sport de contact ou encore pour avoir plus d’intimité pendant les relations sexuelles. Il faut toutefois en parler avec son diabétologue auparavant, car il y a des techniques à respecter lors de la reconnexion qui permettent de ne pas provoquer un déséquilibre majeur de la glycémie. Si vous partez en vacances, il est également possible de repasser aux injections pendant deux ou trois semaines si vous trouvez cela plus pratique en période estivale.
5. Si je passe à la pompe à insuline, je ne pourrai plus revenir aux injections.
Il est tout à fait possible de revenir aux injections si vous n’êtes pas convaincu par la pompe. Toutefois, il est conseillé de garder la pompe pendant deux à trois mois pour vous faire une vraie idée de ses avantages et bénéfices, comme de ses inconvénients, car elle nécessite un temps d’adaptation.
6. La pompe provoque des acidocétoses.
L’acidocétose se produit quand l’organisme, privé de glucose maintenu dans le sang par manque d’insuline, utilise les graisses du corps comme carburant. Très souvent la raison est un cathéter déconnecté ou bouché qui va empêcher la délivrance d’insuline. Si l’hyperglycémie qui en résulte n’est pas repérée à temps (pas de contrôle régulier de la glycémie), l’acidocétose peut alors apparaître. Ceci dit, l’entretien de la pompe à insuline (changement régulier du cathéter notamment), ainsi que des tests réguliers de la glycémie et du bon fonctionnement de la pompe, protègent contre un risque d’acidocétose.
En savoir plus sur notre accompagnement ?
Sources :
Avis sur les dispositifs médicaux : Pompes à insuline externes, portables et programmables. Haute Autorité de Santé (HAS).
Mohammed Al-Beltagi, Nermin Kamal Saeed, Adel Salah Bediwy, and Reem Elbeltagi. Insulin pumps in children - a systematic review. World J Clin Pediatr. 2022 Nov 9; 11(6): 463–484. doi: 10.5409/wjcp.v11.i6.463.
Jean-Pierre Riveline, Hélène Hanaire. Instabilité glycémique : démarche diagnostique et thérapeutique. MCED n°86 – Janvier 2017.
Létitia Pantalone, Angélique Lambert. Treating diabetes with an insulin pump. Soins Pediatr Pueric. 2016 Jan-Feb;(288):16-8. doi: 10.1016/j.spp.2015.11.005.
Pickup JC, Kidd J, Burmiston S, Yemane N. Determinants of glycemic control in type 1 diabetes during intensified therapy with multiple daily insulin injections or continuous subcutaneous insulin infusion: importance of blood glucose variability. Diabetes Metab Res Rev. 2006 May-Jun;22(3):232-7. doi: 10.1002/dmrr.614.
McCrea, DL., A Primer on Insulin Pump Therapy for Health Care Providers. Nurs Clin North Am. 2017 Dec;52(4):553-564. doi: 10.1016/j.cnur.2017.07.005. Epub 2017 Oct 5.
Mamta Joshi, Pratik Choudhary. Multiple Daily Injections OR Insulin Pump Therapy: Choosing the Best Option for Your Patient-An Evidence-based Approach. Curr Diab Rep. 2015 Oct; 15(10):81. doi: 10.1007/s11892-015-0644-z.
Pr Éric Renard, diabétologue, spécialiste des nouvelles technologies du diabète et Responsable du Département Endocrinologie-Diabète-Nutrition au CHU de Montpellier.
Pr Bruno Guerci, diabétologue au CHU de Nancy.
Vivio.
Direction de la Prestation de Dinno santé.

 MyDinno
MyDinno

 Les systèmes en boucle fermée ou pancrée artificiel
Les systèmes en boucle fermée ou pancrée artificiel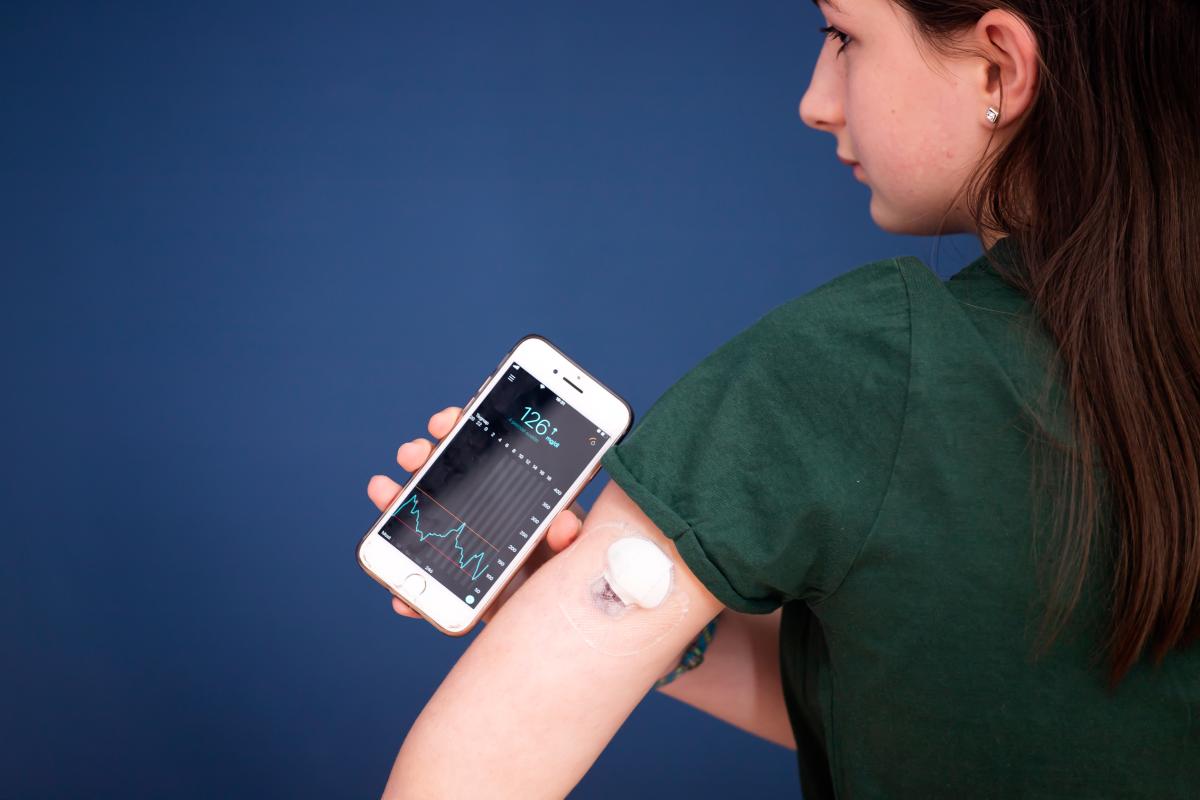 Les systèmes de mesure en continu de glucose (MCG)
Les systèmes de mesure en continu de glucose (MCG) Les glucomètres (lecteurs de glycémie)
Les glucomètres (lecteurs de glycémie)